6 неделя беременности
Содержание:
- Медицинское наблюдение
- Что такое медикаментозный аборт
- Тревожные симптомы
- Признаки беременности на 6-ой неделе
- Эмбрион
- Ваш малыш в 5-6 недель
- Советы для вас на этой неделе
- Изменения в организме женщины
- Как считается срок беременности при ЭКО
- Ваше самочувствие
- ТВОЙ МАЛЫШ
- Обследования на седьмой неделе беременности
- Питание, приём витаминов
- Биохимический скрининг
- Виды брадикардии у плода
- Что происходит в организме женщины на шестой неделе
- Возможные опасности на 5 неделе беременности
- Что происходит с мамой на 6 неделе беременности
- Патологии беременности на раннем сроке
Медицинское наблюдение
5-я неделя — тот самый период, когда появляются основания подозревать, что вы беременны. А значит, понадобится медицинский контроль.
Если вы забеременели на фоне приема оральных контрацептивов, обязательно сообщите об этом врачу. Вы еще не уверены в своем «интересном положении»? Все равно прекратите прием пилюль и сходите к гинекологу.
Беременность, наступившая с внутриматочной спиралью, нередко заканчивается выкидышем. Как можно скорее посетите врача, чтобы срочно удалить спираль.
На сроке 5 недель УЗИ обычно не делают. Однако, если нужно подтвердить «диагноз» или исключить возможность внематочной беременности, проводится внеплановое УЗИ. Ультразвуковое исследование покажет, сколько плодов развивается в материнской утробе и где именно они закрепились. Также специалист оценит состояние матки. Пока ни вес, ни предполагаемый пол будущего ребенка определить не получится: ваш кроха еще слишком мал. Но зато к концу 5-й недели беременности вы сможете услышать сердце своего малыша и даже увидеть на экране, как оно бьется.
Что такое медикаментозный аборт
Если раньше прерывание нежелательной беременности производилось исключительно хирургическим путем, то теперь, уже более двадцати пяти лет, возможна экстренная медикаментозная контрацепция. Для этого существуют специальные медицинские препараты, принимая которые становится возможным предотвратить беременность без операции.
Как же происходит подобное прерывание беременности? Этот вид абортов проводится за счет действия таблеток, вызывающих отторжение плодного яйца без прямого вмешательства гинеколога. Под влиянием присутствующего вещества в таблетке, блокируется воздействие прогестерона. Иными словами, врач не использует хирургические инструменты и, следовательно, не может повредить матку или занести инфекцию, что особенно опасно для нерожавших женщин.
Медикаментозный аборт не отличается по признакам от естественного (спонтанного аборта), поэтому его и называют медикаментозной провокацией выкидыша. У женщин в течении 2-х суток появляются кровянистые выделения, низ живота болит по типу схваток. Дополнительные симптомы — тошнота, диарея, легкая слабость, небольшое повышение температуры.
Другие названия процедуры: лекарственный, химический, фармакологический, бархатный аборт, медикаментозная провокация самопроизвольного аборта. Часто его называют безопасным, хотя это не совсем соответствует действительности — какие-то риски все-таки есть, но об этом мы поговорим дальше.

Основания для прерывания беременности: нужно ли делать аборт?
На раннем сроке, пока плод находится в стадии эмбриона, никаких разрешений от врачей, супруга и т.д. не требуется. Решение об аборте женщина принимает сама. Основаниями для такого непростого шага обычно становятся:
- Серьезная болезнь, невылеченная инфекция, плохая наследственность у отца ребенка или самой женщины.
- Мнение, что ребенок отнимает много времени и сил, а питание, одежда и детские принадлежности требуют немалых денежных затрат.
- Страх осуждения со стороны мужчины, родственников, окружающих, в случае, если ребенку предстоит расти без отца.
- Бытовая неустроенность, финансовый аспект, отсутствие перспектив в жизни.
- Необходимость продолжения обучения, желание продолжить карьеру, особенно если она связана с внешностью или свободой в отношениях, передвижении.
- Желание беззаботной, ни к чему не обязывающей жизни.
Прежде чем принять решение сделать медикаментозный аборт, хорошо подумайте, стоят ли ваши аргументы возможности родить малыша. Если основания действительно серьезны — не тяните, немедленно обратитесь к гинекологу.
Тревожные симптомы
Некоторые признаки ненормальны, и их появление – причина срочно проконсультироваться с врачом. Именно на седьмой неделе чаще всего проявляют себя отклонения, поэтому игнорировать симптомы не стоит – лучше обратиться к врачу, чтобы не навредить себе и ребенку.
Кровотечение. Кровотечение ненормально и может сопутствовать опасным состояниям: выкидышу, внематочной беременности. Подобное может угрожать жизни самой матери. Если оно началось, тянуть с медицинской помощью нельзя.
Повышение температуры тела. Может свидетельствовать и об обычной ОРВИ, но во время беременности даже простуда влияет на состояние плода. А вот если температура не связана с респираторной инфекцией, это повод немедленно связаться с врачом. Такое бывает при замершей или внематочной беременности. Обратиться к специалисту нужно и при инфекционном заболевании. Некоторые из них (грипп, краснуха) могут серьезно повлиять на плод, поэтому еще до беременности женщине рекомендуют пройти вакцинацию. «Инфекционных заболеваний существует множество, и все они, как правило, представляют опасность для будущего ребенка. Каждое из них оказывает отрицательное воздействие в большей или меньшей степени, в зависимости от срока беременности и иммунитета матери… Именно поэтому необходимо предварительное, еще до наступления беременности, тщательное медицинское обследование будущих родителей», – сказано в Методических рекомендациях Департамента здравоохранения г. Москвы для будущих родителей «Как родить здорового ребенка» .
Тянущие боли внизу живота. Если болит несильно и нечасто, это считается нормой и вызвано ростом матки. А вот постоянные спазмы и боли – причина забеспокоиться. Возможно, беременной необходима помощь врача.
Пульсация живота. Пульсация, как и большинство остальных симптомов, может свидетельствовать о естественных изменениях, а может быть опасным признаком патологического состояния. Лучше посоветоваться с врачом: он подскажет, что делать, по ситуации. Не стоит заниматься самолечением и искать советы на форумах, потому что каждая женщина индивидуальна, как и проявления ее беременности.
Признаки беременности на 6-ой неделе
У одних это нетипичные для их характера умиротворенность и спокойствие, у других – сонливость и быстрая утомляемость, третьи же на данном сроке страдают от токсикоза, появляется тяга к определенным пищевым продуктам (как правило, это что-то с весьма специфическим вкусом, либо очень соленое, либо наоборот слишком сладкое).
На 6-ой неделе у некоторых будущих мам начинается гестоз, — вот тут появляются слюнотечение, тошнота и рвота, чувствительность к сильным запахам.
На УЗИ уже четко различим эмбрион и его части, отмечается сердцебиение 140-160 уд/мин.
Однако наиболее часто встречающимися признаками являются:
- Дневная сонливость, вялость;
- Повышенная утомляемость;
- Слюнотечение;
- Тошнота и рвота по утрам;
- Увеличение чувствительности сосков;
- Молочные железы становятся более тяжелыми;
- Частое мочеиспускание;
- Головные боли;
- Перепады настроения и раздражительность.
На шестой неделе возможно возникновение коричневых выделений. Если это мажущие, незначительные выделения, возникающие в день ожидаемой менструации, то переживать не стоит, в этом нет ничего страшного. Дело в том, что происходит прикрепление плодного яйца к матке, и к третьему месяцу все должно нормализоваться.
Эмбрион
Размер плода на 6 неделе беременности варьируется (1 — 1,3 см), т.е чуть больше рисового зернышка. УЗИ позволяет узнать частоту сердечных сокращений зародыша — 140—150 ударов, то есть выше показателя сердечных сокращений матери в два раза.
Эмбрион на 6 неделе беременности стремительно развивается. Ручки удлиняются, виден локтевой сустав и едва заметные пальчики. От зачатка ноги выделяется ступня, и намечаются пальцы ног. Большая, непропорциональная, относительно туловища, голова наклонена вперед. Начинается формирование век, а крошечный глаз имеет роговицу, хрусталик, зрачок и пигментированную радужную оболочку. Кончик носа становится заметным.
Ваш малыш в 5-6 недель
В 5-6 недель беременности ЧТО ПРОИСХОДИТ с малышом.
- В 5-6 недель беременности эмбрион имеет копчико-теменной размер 4 мм и похож на пшеничное зернышко.
- В сроке 5-6 недель беременности происходит формирование нервной трубки — зачатка головного и спинного мозга, и закладка половых центров в головном мозге.
- В 5-6 недель беременности сердце, лёгкие и конечности начали формироваться.
| 5 неделя беременности. 3D-фото двуяйцевой двойни. Стрелками указаны 2 плодных яйца |
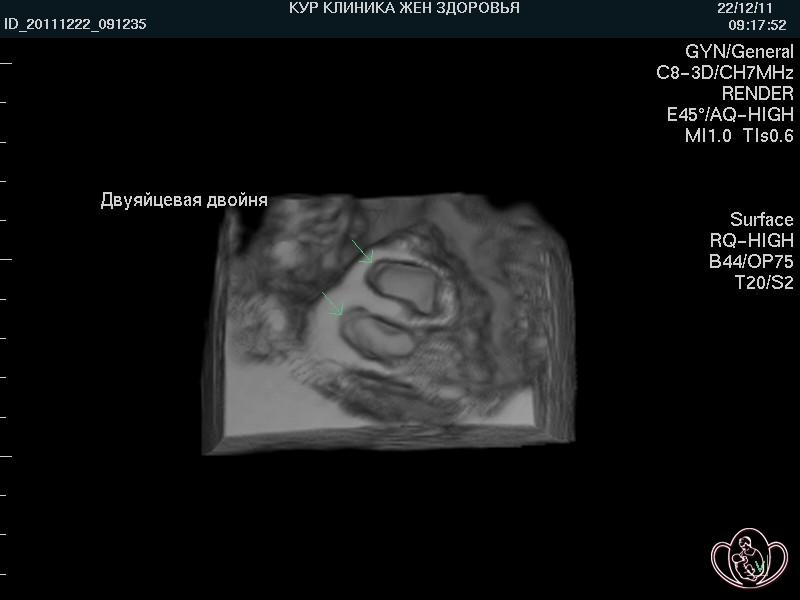 |
| Фото беременности малого срока: двуяйцевая двойня. Два желтых тела в правом яичнике |
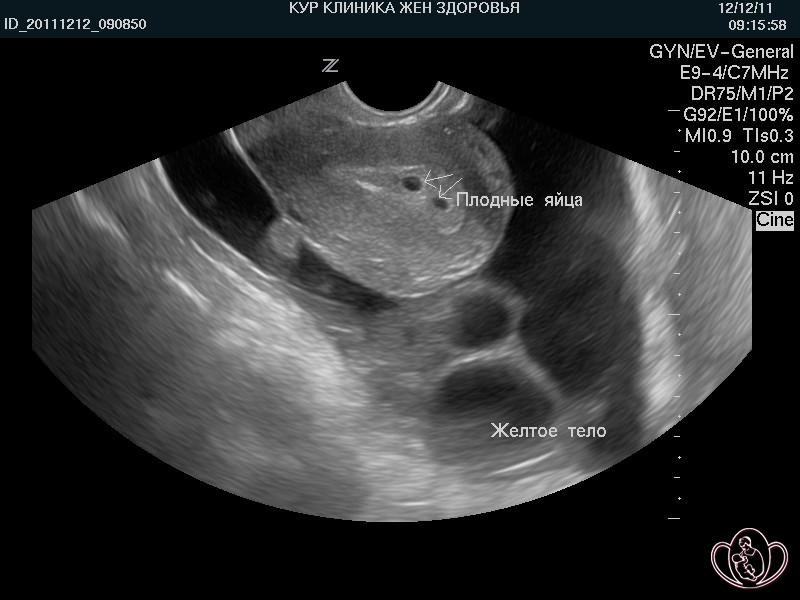 |
Обратите внимание на ПРЕВОСХОДНОЕ качество фотографий, выполненных на наших аппаратах экспертного класса.
Фото беременности, сделанные на наших УЛЬТРАСОВРЕМЕННЫХ аппаратах, Вы можете встретить на многих российских и зарубежных сайтах
Советы для вас на этой неделе
График чистки зубов
Чистка зубов подходит для беременных женщин на 5 акушерских недель беременности – и необходима, поскольку около 40 процентов будущих мам страдают заболеваниями пародонта, что повышает их вероятность преэклампсии. Тем не менее, стоматологические рентгеновские снимки следует сохранять до тех пор, пока не появится ребенок, если только риск их не превышает относительно небольшой риск облучения плода.
Знай свою запрещенную еду
Это не время съесть непастеризованные продукты и недоваренное мясо, рыба и яйца. Это может привести к болезням пищевого происхождения, которые вредны для ребенка. Другие продукты, которые беременные женщины должны избегать, включают хот-доги, мясные деликатесы, рыбу с высоким уровнем ртути и сырые ростки.
Убрать тошноту
Когда вам нужно успокоить тошноту, вот несколько советов, которые стоит попробовать: ешьте комбо с белком и комплексом углеводов, как крекеры из цельной пшеницы и сыр или мюсли и йогурт. Убедитесь, что вы потребляете восемь стаканов жидкости в день, особенно если рвота оставляет вас обезвоженными. Имбирь может быть полезен от тошноты для беременной женщины. Используйте имбирь в кулинарии – как в имбирно-морковном супе или имбирных кексах. И если ваши симптомы особенно острые, спросите у своего врача о приеме добавки витамина B6.
Узнайте, как справиться с вздутием
Газы: Сделайте выбор в пользу здоровых заменителей, не вызывающих вздутия, например, манго вместо брокколи или клубники вместо капусты, а вместо газированной воды, выберите простую.
Тренируйтесь безопасно
Должны ли вы или не должны тренироваться, когда вас тошнит? Все зависит от того, как тренировки заставляют вас чувствовать. Если вы заболели в 5 недель беременности, попробуйте выйти на улицу для быстрой ходьбы. Скорее всего, вы почувствуете себя лучше – как на свежем воздухе, так и после упражнений – через 15 минут.
Выбери свои белки
Вы знаете, что вам нужен белок, но есть вероятность, что вам плохо от мяса (или от курицы, или даже от рыбы …), тогда собирайте протеин из творога, йогурта, бобовых или соевых продуктов, особенно тофу или эдамаме или возьмите киноа, ореховое зерно, которое упаковывает супер-пунш белка в удобную упаковку. В конечном итоге тошнота пройдет и вы снова сможете есть продукты животного происхождения. Также желтые овощи часто легче употреблять, поэтому попробуйте морковь или манго, персик или абрикос.
Изменения в организме женщины
Внешние признаки. На этом сроке живот продолжает сохранять свои добеременные формы, поэтому ни внешне, ни на фото счастливое положение не будет видно. Но зато будущая мама может заметить другие изменения. Под влиянием гормонов в коже увеличивается количество пигмента. У женщин, склонных к гиперпигментации, могут появиться веснушки или пигментные пятна, посередине живота образуется полоса более темного цвета, а соски и ареолы заметно темнеют и грубеют. Многие женщины с приятным удивлением замечают, что их кожа стала сияющей, а волосы – по-особенному шелковистыми.
Увеличение матки. Малыш растет, а матка вместе с ним. На шестой неделе она увеличивается до размера крупной сливы, что еще никак не отражается на контурах фигуры. И если женщина отмечает, что любимые джинсы стали слегка тесноваты в талии, то это не связано с увеличением размера матки. Скорее всего, изменения аппетита во время беременности, снижение физической активности или гормональная перестройка привели к небольшому набору веса либо отекам.
Гормональная перестройка. Гормоны управляют течением беременности, и это не преувеличение. Например, прогестерон – основной участник этого процесса на ранних сроках, отвечает за то, чтобы беременность не только закрепилась, но и сохранилась. Правда, этот же гормон способен замедлить перистальтику кишечника, что проявляется запорами. А другие гормоны беременности часто вызывают эмоциональные качели, когда будущая мама испытывает беспричинную грусть, радость или раздражение (и это все в течение небольшого отрезка времени). Также гормоны могут влиять на либидо: временно снижать его почти до нуля или, наоборот, увеличить сексуальные аппетиты будущей мамы.

Как считается срок беременности при ЭКО
При естественном зачатии точно установить момент наступления беременности невозможно, особенно если будущие родители живут насыщенной половой жизнью. В случае с экстракорпоральным оплодотворением точная дата образования эмбриона известна, так как этот процесс проходит в строго контролируемых условиях. Однако, для определения сроков беременности при ЭКО могут использоваться сразу несколько методов расчета:
- Эмбриологический. Данный метод применяется врачами-репродуктологами и основан на том, что началом отсчета беременности является именно получение жизнеспособного эмбриона, время которого точно известно. После оплодотворения яйцеклетки в инкубаторе полученный из нее зародыш переносится в матку будущей мамы не сразу, а через 3-5 дней – по достижении им стадии бластоцисты. Этот временной отрезок также учитывается при определении сроков беременности. Из-за высокой точности этого метода анализ на ХГЧ, позволяющий установить факт успешного наступления беременности, пациенткам назначается уже на 2 неделе после процедуры.
- Акушерский. Этот метод является универсальным, он применяется для определения сроков беременности не только после ЭКО, но и после естественного оплодотворения. При акушерском способе начальной точкой гестации считается первый день последней менструации. Поэтому расхождение с реальным сроком беременности составляет около 2 недель. Использование менее точного акушерского метода при ЭКО обусловлено тем, что он является стандартом для всех медицинских учреждений. Поэтому, если будущая мама после ЭКО обратится за помощью в другую клинику, это исключит ошибки в сроке определения беременности. Акушерский способ позволяет достаточно точно определить срок родоразрешения – для этого от даты последней менструации отнимаются 3 месяца и прибавляются 2 недели.
- Гинекологический. Срок беременности врач может определить и по результатам гинекологического осмотра женщины. Однако, этот способ эффективен только до 10-14 недели гестации, так как в начальный период развитие эмбриона происходит у женщин практически одинаково и ошибки в данном случае маловероятны. Врач определяет срок беременности по размерам матки и положению ее дна, степени подвижности плода. Начиная со второго триместра развитие ребенка проходит более индивидуально, поэтому точность гинекологического метода снижается – врач сможет назвать лишь приблизительные сроки.
- Ультразвуковое обследование (сонография). УЗИ является стандартной диагностической процедурой для всех беременных женщин независимо от того, зачали они естественным или искусственным способом. Стандартом предусмотрено 3 прохождения этого исследования – на 11-14, на 18-21 и на 30-34 неделях беременности. Однако, женщинам, прошедших процедуру ЭКО, УЗИ может назначаться чаще. До 8 недели гестации сонография позволяет довольно точно определить возраст плода по различным физиологическим критериям – массе, длине, копчико-теменному размеру, толщине воротниковой зоны, окружности головы, живота и т. д. Далее эмбрион начинает развиваться более индивидуально, поэтому эффективность данного метода снижается. Он начинает использоваться главным образом для оценки соответствия параметров плода установленным нормам.
- Анализ на ХГЧ. Хорионических гонадотропин (ХГЧ) – гормон, который начинает выделяться плацентой практически сразу после имплантации эмбриона в матку женщины (примерно через 5-6 дней после переноса). Так как в первые дни это вещество вырабатывается в малых количествах, анализ на его содержание назначается на 4 неделе гестации. Тест на ХГЧ является вспомогательным методом определения сроков беременности. Это связано с тем, что концентрация этого гормона в организме женщины подвержена значительным колебаниям под воздействием различных факторов и не может дать точных данных.
Приблизительно рассчитать срок беременности при ЭКО женщина может и самостоятельно по шевелению плода. Как правило, активно двигаться будущий малыш начинает на 19-20 неделе. Поэтому, если будущая мама ощущает отчетливые толчки ребенка, в большинстве случаев это означает, что половина срока вынашивания уже прошла.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Ваше самочувствие
В 7 недель шевеления вашего крохи похожи на плавание рыбки, но пока вы не можете этого почувствовать. Зато появляется масса других ощущений, которые могут быть как признаками нормального протекания беременности, так и симптомами различных осложнений.
- Тошнота и рвота. В норме эти симптомы должны повторяться не более двух раз в день. Если же они проявляются чаще, то это признак раннего токсикоза;
- Повышенная сонливость, слабость, неспособность сконцентрироваться — нормальное явление;
- Учащенное мочеиспускание на 6 – 7-й неделе беременности также норма. Однако, если при этом появляются боли и рези, возможно, имеется инфекция мочевыводящих путей;
- Увеличение и нагрубание молочных желез — признак того, что беременность протекает нормально;
- Боли внизу живота (особенно в сочетании с кровянистыми выделениями) могут быть симптомом угрозы выкидыша.
ТВОЙ МАЛЫШ
Как выглядит ребенок (вес и размеры плода)
Для того чтобы понять, как выглядит развивающийся внутри вас эмбрион, необходимо вспомнить, какой размер имеет горошинка чёрного перца. Примерно такой же по размеру сейчас и ваш малыш. Рост этого крохи не менее крошечный — от двух до четырёх миллиметров. Ни о сердцебиении плода, ни о его положении в полости матки пока говорить не приходится. Главное, что плод закрепился в слизистой главного женского органа, на данном этапе это самое основное.
Какие же принципиально важные изменения произойдут в развитии вашего малыша на шестой неделе беременности:
- постепенно в малюсенькие ручки и ножки начинают врастать нервы, а это значит, что совсем скоро ваш малыш начнёт двигать конечностями;
- ультразвуковой аппарат уже способен различить у крохи три части мозга — мозжечок и два полушария;
- невероятное количество нервных клеток, счёт которых идёт на миллиарды, распространяется сейчас по телу плода;
- ранее всего нервные клетки достигнут ротовой полости, и произойдёт сие событие не раньше десятой акушерской недели;
- у крохи начинается формирование лёгких, а вместе с ними и всей дыхательной системы;
- в районе глаз плода уже успели образоваться так называемые оптические пузырьки, которые в скором времени трансформируются в сетчатку.
А известно ли вам, что зрительные клетки маленького человека начинают своё развитие на самой ранней стадии беременности, но зрелыми и функциональными становятся аж после того, как малыш появляется на свет? Кстати, в первую очередь у крохи формируется вестибулярный аппарат. И только после этого развивается осязание. За ним малыш начинает ощущать вкус, а последними появляются возможность слышать и видеть.
Обследования на седьмой неделе беременности
Седьмая неделя и вообще первые месяцы считаются самыми рискованными. В этот период ребенок активно развивается, и повлиять на его состояние может почти что угодно, поэтому наблюдение у врача обязательно: благодаря ему тревожные симптомы можно заметить заранее. Именно на седьмой неделе женщина становится на учет по беременности. Гинеколог проводит осмотр, дает беременной рекомендации по изменению образа жизни, отправляет к другим специалистам. Среди исследований, которые нужно пройти:
- анализ крови на ХГЧ, гормон, по которому можно определить беременность;
- гинекологическое обследование;
- при необходимости, например если есть подозрение на многоплодную беременность, УЗИ;
- ЭКГ (кардиограмма).
Гинеколог назначает прохождение профильных специалистов: окулиста, ЛОРа, стоматолога, хирурга, генетика, эндокринолога
Это важно, потому что беременность влияет на все системы организма, и нужно заранее понять, в каком состоянии они находятся, не понадобится ли беременной дополнительная поддержка.

Питание, приём витаминов
Необходимо употребление Фолиевой кислоты (до 16 недель беременности). Многие врачи рекомендуют пить витамин Е.
Беременной женщине рекомендуется приём Фолиевой кислоты до 16 недель беременности
На шестой неделе беременности в организме малыша закладывается костный мозг, поэтому с этого срока будущей маме нужно есть следующие продукты:
- рыбу в отварном или тушёном виде;
- домашний творог;
- сыр твёрдых сортов;
- белки яиц, сваренных вкрутую.
Беременной женщине рекомендуется питаться небольшими порциями 5–7 раз в день. Нельзя есть сильно солёные, копчёные, жареные блюда
При покупке продуктов следует обращать внимание на наличие химических добавок (обозначенных на упаковке буквой Е с разными цифрами)
Таблица: примерное меню беременной женщины
| Завтрак |
|
| Второй завтрак |
|
| Обед |
|
| Полдник | Чай или кофе с печеньем |
| Ранний ужин |
|
| Поздний ужин | Молоко с хлебом из муки грубого помола или с печеньем |
Биохимический скрининг
Биохимический скрининг первого триместра исследует свободный бета-ХГЧ и связанный с беременностью протеин-А (РАРР-А).
-
Свободный ХГЧ.
-
11 недель – 17,4 — 130,4 нг/мл (медиана 47,73 нг/мл)
-
12 недель – 13,4-128,5 нг/мл (медиана 39,17 нг/мл)
-
13 недель – 14,2-114,7 нг/мл (медиана 32,14 нг/мл)
Повышенный уровень свободного ХГЧ может указывать на многоплодную беременность, сильный токсикоз, вероятность синдрома Дауна у ребенка.
Пониженный уровень свободного ХГЧ может указывать на задержку развития плода, замершую беременность, риск спонтанного выкидыша, вероятность синдрома Эдвардса у плода.
-
РАРР-А
-
11 недель – 0,46 — 3,73 мЕд/мл
-
12 недель – 0,79 — 4,76 мЕд/мл
-
13 недель – 1,03 — 6,01 мЕд/мл
Повышенный уровень РАРР-А не имеет диагностической ценности.
Пониженный уровень РАРР-А может указывать на замершую беременность, риск спонтанного выкидыша или преждевременных родов, вероятность синдрома Эдвардса, синдрома Корнелии де Ланге и синдрома Дауна у плода.
Для анализа полученных результатов врачи используют специальный коэффициент МоМ, который показывает степень отклонения полученного результата от среднего (медианы). Нормальный уровень МоМ при одноплодной беременности 0,5-2,5, при многоплодной беременности – до 3,5. Расчет данного коэффициента проводят с помощью специальной программы, делая поправки на возраст, вес, ЭКО, курение и прочее. По скорректированному коэффициенту МоМ рассчитывают риск патологии плода. Например, это может выглядеть следующим образом — 1:10000, что означает, что у одной женщины из 10000 с такими показателями родится ребенок с той или иной патологией, по которой рассчитывается риск. Чем меньше вторая цифра, тем выше риск рождения больного ребенка.
На результаты биохимического скрининга могут оказывать влияние следующие факторы:
-
многоплодная беременность;
-
беременность, полученная в результате ЭКО;
-
прием препаратов прогестерона;
-
сахарный диабет у будущей мамы;
-
избыточный или недостаточный вес женщины;
-
угроза выкидыша;
-
психологическое состояние будущей мамы.
Обобщая вышесказанное, можно определить следующий алгоритм проведения первого скрининга при беременности:
-
Шаг 1. Определение срока беременности (лучше с помощью УЗИ, а не по календарному методу).
-
Шаг 2. Проведение в срок 11-13 недель ультразвукового исследования.
-
Шаг 3. Заполнение анкеты с основными сведениями о пациентке и протекаемой беременности.
-
Шаг 4. Сдача крови для скрининга.
-
Шаг 5. Получение результатов, консультация гинеколога и, при необходимости, генетика.
Оценка результатов первого пренатального скрининга проводится только врачом. Полученный высокий риск – это не приговор. Слишком много факторов влияют на его достоверность. По вашему желанию вам будут назначены дополнительные исследования, такие как амниоцентез (анализ околоплодных вод) или биопсия ворсин хориона.
Виды брадикардии у плода

По характеру и интенсивности снижения частоты сердечных сокращений у плода различаются следующие разновидности патологии:
- Базальная – диагностируется при снижении ЧСС эмбриона до менее 120 раз в минуту, при своевременной помощи вреда для ребенка и самой матери можно избежать;
- Децелерантная – такая брадикардия ставится, если частота эмбрионального сердцебиения не более 72 ударов в минуту, при этом женщине назначается лечение в стационаре с постельным режимом;
- Синусовая – при ней пульс плода снижается до 70-90 ударов в минуту, такое состояние является наиболее опасным, поэтому женщине требуется срочная госпитализация и интенсивное лечение вплоть до самых родов.
Определение точного вида и причины брадикардии имеет большое значение, так как от этого зависит, насколько велика опасность для ребенка и матери, какую стратегии терапии следует выбрать для лечения заболевания или хотя бы снижения рисков.
Что происходит в организме женщины на шестой неделе
На данном сроке признаки беременности становятся более очевидными.
- Если будущая мама страдает от токсикоза, то она может немного похудеть;
- Грудь продолжает побаливать;
- При осмотре врач должен определить увеличенную до 6 недель матку, и отметить ее тестоватость, а не обычную плотность. С помощью аппарата УЗИ уже можно даже услышать сердцебиение ребенка.
Вес не должен прибавляться! Все руководства о питании беременных говорят, что эмбрион весит 40 граммов, и еще не сформировалась плацента, а только начинает формирование. Нет еще увеличения объема циркулирующей жидкости, матка только начала увеличиваться. Т.е., вес набирать не от чего, и противопоказано.
Организм каждого человека сугубо индивидуален, так что на шестой неделе признаки у разных женщин тоже могут различаться.
Возможные опасности на 5 неделе беременности
Пятая неделя беременности считается одной из самых опасных, поскольку на данном этапе присутствует большой риск выкидыша. Причиной самопроизвольного аборта могут выступать разные причины:
- Нервное перенапряжение.
- Прием некоторых лекарственных препаратов.
- Длительное перебивание на солнце.
- Вредные привычки.
- Подъем тяжестей.
- «Грубый» секс.
Спровоцировать прерывание беременности могут и другие причины, поэтому если женщина желает ее сохранить, ей нужно быть крайнее внимательной к своему здоровью. Среди опасных симптомов, которые должны насторожить женщину и стать поводом для обращения к врачу выделяют следующие признаки:
- Влагалищные выделения желтого или коричневого цвета с неприятным запахом.
- Систематические боли низом живота и в пояснице.
Появление таких симптомов должно стать поводом для обращения к врачу гинеколога, который после осмотра, результатов исследования сможет оценить состояние женщины, дать полезные рекомендации, которые помогут сохранить беременность. При большом риске выкидыша, женщину могут положить в стационар, где она будет находиться под присмотром врачей.
Что происходит с мамой на 6 неделе беременности
6 неделя беременности – это срок, когда будущие мамочки меняются не только в психологическом и эмоциональном плане, но также и внешне. Набухает и немного увеличивается грудь, вокруг сосков и сами соски начинают темнеть и становятся заметно чувствительными. Живота еще нет, да и не может его быть, но талия, возможно, немножко увеличилась.
Кроме того, многие мамочки, находящиеся на 6 неделе беременности, могут отметить значительное ухудшение кожи лица. Это проявляется появлением прыщей, угрей, крупных пор, да и в целом общее состояние и цвет кожных покровов оставляют желать лучшего
Важно понимать, что это временное явление, и организм будущей мамы таким образом перестраивается гормонально. Нет необходимости тратить дополнительные средства для ухода за кожей, так как на данном этапе любое, даже самое действенное средство, не возымеет никакого эффекта
Патологии беременности на раннем сроке
Беременную женщину подстерегают разные опасности. Тем более сейчас, когда малыш ещё совсем маленький.
Внематочная беременность
Внематочная беременность — развитие плода вне матки. При этой патологии чаще всего эмбрион закрепляется в фаллопиевых трубах, однако бывают случаи, когда местом убежища эмбриона служит какой-либо внутренний орган, шейка матки или яичник. Будущая мама должна следить за своими ощущениями и сразу обратиться к врачу, если возникли следующие признаки:
- боль внизу живота, от тянущей до острой;
- головокружение;
- обморочное состояние;
- тёмно-коричневые или алые вагинальные выделения.
При возникновении этих проблем врач назначит УЗИ, на котором будет видно, есть ли эмбрион вне матки. При абдоминальном УЗИ увидеть его можно в 6–7 недель, а при трансвагинальном — уже в 4,5 недель. Помимо УЗИ врач может назначить анализ крови на уровень ХГЧ (гормона — хорионического гонадотропина), показатели которого при внематочной беременности меньше, а их рост небыстрый. При патологии проводится операция по удалению плодного яйца.
Внематочную беременность можно заподозрить при наличии тёмно-коричневых или алых вагинальных выделений
Замершая беременность
При этой патологии у женщины наблюдаются следующие признаки:
- мажущие кровянистые вагинальные выделения;
- тянущие боли внизу живота.
Врач может порекомендовать сдачу анализа крови на уровень ХГЧ — он при замершей беременности предельно низкий. Также будет назначено УЗИ, на котором можно увидеть сердцебиение плода или его отсутствие. При замершей беременности делается чистка матки.
Такая патология была у моей подруги. Но она даже ещё не знала о наступлении беременности. У неё начались вагинальные кровянистые выделения и сначала она подумала, что это месячные. Однако выделения усилились. Она попала в больницу по скорой помощи, где ей сделали чистку матки.
Угроза выкидыша
Распознать эту патологию можно по следующим признакам:
- ноющим или приступообразным болям, отдающим в крестец, тяжести внизу живота;
- слизисто-сукровичным или кровянистым выделениям;
- уплотнению живота из-за повышенного тонуса матки;
- могут наблюдаться повышенная температура и тахикардия.
Врач поставит диагноз после УЗИ и гинекологического осмотра. При возникновении патологии из-за гормональных нарушений ребёнка удаётся сохранить. Врачи нормализуют уровень прогестерона, и проблема будет решена. Если же угроза выкидыша возникла в связи с генетическими нарушениями, то врачи вряд ли смогут сохранить малыша. Угроза выкидыша отличается от замершей беременности тем, что при первой патологии плод можно спасти.
