9-й месяц беременности
Содержание:
- Инструкция по применению
- Роды и передача коронавируса ребенку
- Ваше самочувствие
- Лечение ковида у беременных
- «Поймать» овуляцию на дому
- Какие бывают фазы менструального цикла?
- Что делать родителям
- Как сказать родителям о беременности?
- Как вылечить ановуляторный цикл и забеременеть
- Беременность и роды в раннем возрасте
- Беременность
Инструкция по применению
Состав
одна таблетка, покрытая пленочной оболочкой содержит: Активные действующие вещества:
|
Бетакаротен |
1500 мкг1) |
|
Ретинола ацетат (Витамин А) |
860 мкг2) |
|
Колекальциферол (Витамин D3) |
10 мкг3) |
|
Альфа-токоферола ацетат (Витамин Е) |
30 мг4) |
|
Аскорбиновая кислота (Витамин С) |
120 мг |
|
Тиамина мононитрат (Витамин B1) |
3 мг |
|
Рибофлавин (Витамин В2) |
3,4 мг |
|
Пиридоксина гидрохлорид (Витамин В6) |
10 мг |
|
Никотинамид |
20 мг |
|
Цианокобаламин (Витамин В12) |
12 мкг |
|
Фолиевая кислота |
800 мкг |
|
Биотин |
30 мкг |
|
Кальция пантотенат в пересчете на пантотеновую кислоту |
10 мг |
|
Кальция карбонат в пересчете на кальций |
200 мг |
|
Магния оксид в пересчете на магний |
25 мг |
|
Железа фумарат в пересчете на железо |
60 мг |
|
Меди оксид в пересчете на медь |
2 мг |
|
Цинка оксид в пересчете на цинк |
25 мг |
|
Марганца сульфат в пересчете на марганец |
5 мг |
|
Хрома хлорид в пересчете на хром |
25 мкг |
|
Натрия молибдат в пересчете на молибден |
25 мкг |
|
Натрия селенат в пересчете на селен |
20 мкг |
|
Калия йодид в пересчете на йод |
150 мкг |
1) эквивалентно 2500 ME Бетакаротена2) эквивалентно 2500 ME Витамина А3) эквивалентно 400 ME Витамина D34) эквивалентно 30 ME Витамина ЕВспомогательные вещества: целлюлоза микрокристаллическая — 195,66 мг, стеариновая кислота — 45,00 мг, кроскармеллоза натрия — 28,00 мг, магния стеарат — 15,00 мг, кремния диоксид коллоидный — 7,00 мг. Оболочка: гипромеллоза — 19,500 мг, титана диоксид — 9,860 мг, триацетин — 0,600 мг, краситель бриллиантовый черный (Е151) — 0,036 мг, краситель красный очаровательный (Е129) — 0,004 мг.
Описание
Таблетки капсуловидной формы, покрытые пленочной оболочкой от светло-серого до темно-серого цвета, с гравировкой «PRENATAL» с одной стороны и «FORTE» с другой стороны таблетки, со специфическим запахом.
Фармакодинамика
Определяются свойствами витаминов и минералов, входящих в состав препарата. Препарат обеспечивает восполнение дефицита витаминов и минеральных веществ в организме женщины в период подготовки к беременности, во время беременности и в период грудного вскармливания.
Показания
— профилактика гиповитаминозов и недостатка минеральных веществ в период подготовки к беременности, во время беременности и в период грудного вскармливания;
— профилактика железодефицитной анемии у беременных, дефицита кальция в организме матери.
Противопоказания
Повышенная индивидуальная чувствительность к компонентам препарата.Не рекомендуется использовать при гипервитаминозе А и D, избыточном накоплении железа в организме, повышенном содержании кальция в крови, повышенном выделении кальция с мочой и при мочекаменной болезни.
Способы применения и дозы
Перед применением проконсультируйтесь с врачом.
Рекомендуется женщинам на этапе планирования беременности, в период беременности и после родов принимать внутрь по одной таблетке в день после завтрака, запивая водой. Курс приема препарата по рекомендации врача.
Побочные эффекты
Возможны аллергические реакции на компоненты препарата. Возможно окрашивание мочи в интенсивный желтый цвет, что не представляет опасности, так как обусловлено наличием рибофлавина в составе препарата.
Передозировка
Симптомы передозировки: тошнота, слабость, нарушение зрения, желудочно-кишечные расстройства.
При случайной передозировке обратиться к врачу.
Лечение: активированный уголь внутрь, промывание желудка, симптоматическое лечение.
Взаимодействие
Препарат содержит железо и кальций и поэтому может задерживать всасывание в кишечнике антибиотиков из группы тетрациклинов, а также противомикробных средств — производных фторхинолонов. Витамин С усиливает действие и побочные эффекты противомикробных средств из группы сульфаниламидов (в том числе, появление кристаллов в моче). Антацидные препараты, содержащие алюминий, магний, кальций, а также колестирамин, уменьшают всасывание железа. При одновременном назначении мочегонных средств из группы тиазидов увеличивается вероятность гиперкальциемии.
Особые указания
Не превышать рекомендуемую дозу.
Не рекомендуется использовать «Витрум Пренатал Форте» совместно с препаратами, содержащими витамины А и D, во избежание передозировки.
Условия хранения и срок годности
В сухом месте, при температуре 10-30°С.
Хранить в недоступном для детей месте.
5 лет.
Не следует принимать препарат после истечения срока годности, указанного на упаковке.
Роды и передача коронавируса ребенку
Риск заразить коронавирусом ребенка, похоже, не очень высок. Среди 610 младенцев, рожденных инфицированными матерями, которых проверили на коронавирус в уже упоминавшемся американском исследовании, только у 2,6% тест дал положительный результат. И большинство из них родились у матерей, которые заразились коронавирусом в последнюю неделю перед родами. На антитела к SARS-CoV-2 младенцев не проверяли, так что мы не знаем, были ли среди новорожденных те, кто перенес ковид внутриутробно.

«Дочь после родов унесли и не показывали месяц». В роддомах разлучают новорожденных с матерями из-за ковида
Но в некоторых других работах, авторы которых определяли у новорожденных антитела к коронавирусу, у нескольких детей обнаружились как IgG, так и IgM. И если IgG могут передаваться эмбриону через плаценту от зараженной матери, то с IgM такого обычно не происходит. Другими словами, в этих случаях можно говорить о возможном внутриутробном заражении ребенка (к слову, никаких отклонений у младенцев, вероятно, заразившихся SARS-CoV-2 таким образом, обнаружено не было).
По некоторым данным, дети женщин, чей тест на коронавирус был положительным на поздних сроках, чаще появляются на свет путем кесарева сечения. Такое решение считается оправданным в случаях, когда ковид проявляется тяжелыми симптомами и естественные роды могут ухудшить состояние женщины или даже представляют опасность для жизни. Однако врачи часто решают ускорить процесс — вероятно, опасаясь заражения.
Кроме того, из-за ограничительных мер в некоторых странах беременные предпочитают провести кесарево сечение раньше срока, чтобы их партнер мог присутствовать на операции. Например, в Уэльсе мужчина может быть вместе с роженицей только в активной фазе родов или во время операции, а так как естественные роды часто непредсказуемы, высок риск не успеть. Однако никаких медицинских причин проводить операцию беременным с SARS-CoV-2, у которых болезнь протекает легко, нет.
Ваше самочувствие
У большинства будущих мам на сроке 10 – 11 недель беременности уменьшаются признаки токсикоза. Теперь можно немного передохнуть! Гормональный фон постепенно стабилизируется, а вместе с этим проходит нервозность.
Ваша фигура уже немного округлилась, а движения стали более плавными, но пока окружающие вряд ли видят это преображение. Когда началась 11-я неделя беременности, вы можете заметить, что изменилось состояние волос и ногтей — в лучшую или худшую сторону (это временное явление, которое пройдет после родов). Также снижается жирность кожи: блеск исчезает, а угри (если они были) пропадают.
На 11-й неделе беременности еще сохраняются сонливость и утомляемость. По мере увеличения матка поднимается в брюшную полость и перестает давить на мочевой пузырь. Теперь вам не придется так часто отлучаться «по-маленькому».
Лечение ковида у беременных
Лечение беременных — головная боль и без коронавируса. Женщинам, ожидающим ребенка, нельзя принимать огромное множество лекарств. Некоторые из них вредят плоду, но для большей части у нас попросту нет данных относительно их влияния на развитие эмбриона.
В случае коронавирусной инфекции проблема усугубляется отсутствием эффективных лекарств для купирования инфекции на ранних и/или легких стадиях болезни. Тревога за судьбу ребенка порой толкает женщин к приему препаратов без доказанной эффективности, или же, наоборот, они настолько опасаются принимать любые лекарства, что избегают вызывать врача и ехать в больницу. И то, и другое неправильно.

Рожать везут в соседний город. В Златоусте единственный роддом превратили в ковидный госпиталь
Глобально терапия беременных с коронавирусной инфекцией укладывается в общие рамки: на ранних стадиях мировые руководства не назначают пациенткам ничего, кроме симптоматического лечения для снижения температуры и болевого синдрома. При более тяжелом течении будущим мамам обеспечивают кислородотерапию, а если появляются признаки гиперактивации иммунитета, назначают препараты, подавляющие его активность, прежде всего стероиды.
Но учитывая особое положение беременных, в лечении есть некоторые вариации. Первая — пациенток направляют в больницу раньше, чем женщин, которые не ждут ребенка. Например, некоторые руководства рекомендуют госпитализировать их при наличии любой сопутствующей патологии (диабет, ожирение, сердечно-сосудистые проблемы и так далее) в сочетании с обычными симптомами COVID-19. Вторая особенность связана с изначально повышенной свертываемостью крови у будущих мам: чтобы предотвратить тяжелые последствия ковида, в их случае больше внимания уделяется приему антикоагулянтов (эти препараты могут давать тяжелые побочные эффекты, и их назначает только врач!).
Наконец, для беременных подходят не все методы терапии: например, на поздних сроках они не могут лежать на животе. У других пациентов это положение, так называемая прон-позиция, является хорошей альтернативой кислородотерапии, так как она значительно улучшает оксигенацию — насыщение крови кислородом
Еще одно важное отличие касается назначения стероидов: до того, как эмбрион станет достаточно зрелым, врачи стараются лишний раз не подвергать его воздействию этих гормональных препаратов.
«Поймать» овуляцию на дому
Для того чтобы в домашних условиях определять овуляцию существуют тест-полоски и микроскопы. «Домашние» методы желательно использовать после того, как вы убедитесь в наличии у вас овуляции с помощью других методов, потому что они могут давать ложноположительные результаты.
Тест-полоски для определения овуляции выглядят как тесты на беременность. Пользоваться ими нужно также: опустить тест в емкость с мочой и подождать несколько минут. Если на тесте одна полоска – результат отрицательный, если две – положительный (овуляция ожидается через 1-2 дня). Результат считается положительным, даже если вторая полоска бледная. Метод основан на определении уровня ЛГ в моче (за 1-2 дня до овуляции его уровень резко подскакивает, после овуляции возвращается на прежний уровень).
Кроме того, существуют специальные приборы, которые оценивают уровень ЛГ и эстрогенов в моче. Стоимость такого прибора вместе с набором для образцов мочи около 200-250 долларов, при этом его информативность ненамного выше обычных тест-полосок.
Следующий метод основан на том, что состояние влагалищной слизи и слюны изменяется при повышении уровня эстрогенов, которое предшествует овуляции. При этом биологические жидкости становятся более вязкими, и при их высыхании образуется специфический рисунок. На стеклышко наносится капелька слюны (делается это с утра, до приема пищи и чистки зубов). После этого на это стеклышко смотрят через микроскоп (обычный или специальный мини-микроскоп, купленный в аптеке). Если на стеклышке нет четкого рисунка, только беспорядочные точки (рис. 1 на фото), значит овуляции нет. При приближающейся овуляции образуется фрагменты рисунка «папоротника» (рис.2). Максимально четким он становится за день до овуляции (рис.3). После овуляции рисунок снова размывается.
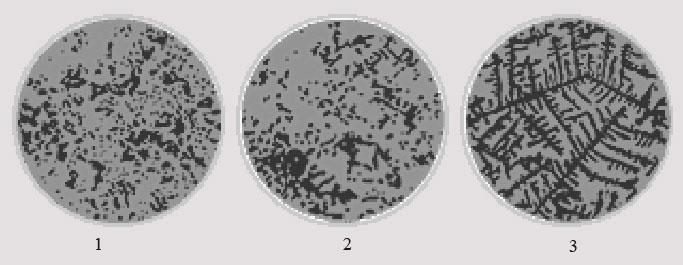
Если вы покупаете специальный микроскоп, то к нему обычно прилагаются схематические рисунки, соответствующие дню цикла. Этот микроскоп очень компактен, легко помещается в дамской сумочке (по размерам примерно соответствует тюбику помады). Стоимость такого прибора около 1500-2000р.
Достоверность этого метода достаточно высокая (около 95%). К искажению результата могут привести воспалительные процессы в полости рта, курение, прием алкоголя накануне.
В заключение хочется еще раз подчеркнуть:
— во-первых, что отсутствие овуляции в одном цикле не говорит о ее отсутствии вообще,
— во-вторых, что наиболее достоверные результаты можно получить при комплексном обследовании,
— а в третьих проводить все вышеперечисленные исследования следует только если у вас есть проблемы с наступлением беременности, они не являются обязательными на этапе планирования.
Какие бывают фазы менструального цикла?
Первая фаза проходит под влиянием эндокринного гормона (то есть естественного, вырабатываемого в организме), который стимулирует образование и развитие яйцеклетки. Этот гормон так и называется – фолликулостимулирующий (ФСГ), а вырабатывается он гипофизом. Под влиянием ФСН образуются фолликулы. Их оболочка производит эстрогены (половые гормоны). Под патронатом ФСГ фолликулы увеличиваются, но оптимальных размеров достигает только один (доминантный). Он вырастает до 3 см в диаметре.
Вторая фаза – овуляторная. Под действием лютеинизирующего гормона оболочка доминантного фолликула разрывается и яйцеклетка выходит прямо в малый таз. Это и есть овуляция. В это время могут ощущаться боли в животе: от тянущих до интенсивных. Затем яйцеклетка заходит в маточную трубу и продвигается в полость матки. Если на ее пути встречается сперматозоид, то происходит оплодотворение.
Третья фаза обусловлена влиянием на организм прогестерона – гормона, назначение которого сохранять беременность. Этот гормон вырабатывается фолликулом, из которого вышла яйцеклетка. В фолликуле формируется так называемое желтое тело, которое активно производит прогестерон в течение нескольких суток. Под действием этого гормона увеличивается аппетит, появляется сонливость и повышается температура. Если же яйцеклетка не оплодотворилась, то желтое тело постепенно прекращает секрецию прогестерона. В итоге желтое тело перерождается и выработка прогестерона останавливается. Затем начинается менструация.
Четвертая фаза – менструация. Это самый неприятный, а подчас болезненный для женщины период. Кровотечение длится от трех до шести суток, и связано с отторжением внутренней оболочки матки (эндометрия). И хотя это последняя стадия цикла, принято считать первым днем менструального цикла первый день кровотечения, так как именно этот день проще всего определить.
Что делать родителям
Первое, что важно понять родителям беременного подростка – решить проблему скандалом не получится. Даже если беременность для вас совершенно неприемлема, угрожает материальному состоянию, здоровью или репутации, ситуация не разрешится, если родители выплеснут на ребенка свой гнев
Решать вопрос о будущих родах или аборте нужно не единолично, более того, – только с гинекологом. Показать девушку врачу нужно обязательно, чтобы он оценил:
- состояние половой системы;
- особенности развития плода;
- возможность сохранения беременности.
Врач также оценит риски и угрозы для здоровья девушки, если решено делать аборт
Важно понимать, что именно в возрасте 12-16 лет аборт угрожает тяжелыми последствиями. Каждое решение нужно обдумать тщательно
Родителям, особенно матери, также стоит поддержать подростка. Период формирования и становления личности, совпадающий с незапланированной беременностью, – это перемены настроения, ощущение брошенности, ненужности. Это тяжелый период для подростка, вне зависимости от того, кто в этом виноват
Важно поддержать, чтобы подросток не остался одиноким в своей проблеме, потому что он не умеет и не сможет ее решить
Как сказать родителям о беременности?
- Если вдруг вы обнаружили, что беременны в раннем возрасте, обязательно нужно сообщить об этом взрослым, желательно своим родителям. Нет смысла обсуждать это со своими ровесниками, у них нет ни опыта, ни знаний, ни возможностей помочь вам
- Для начала сообщите эту новость кому-то из взрослых, с кем у вас самые тесные и близкие отношения. Возможно, это будет ваша мама, кто-то из родственников, бабушка, учительница или мамина подруга. Обсудите с ним как себя дальше вести, как сообщить родителям и какой есть выход из данной ситуации
- Ни в коем случае не нужно откладывать или бояться обсуждать данную проблему со взрослыми. Сейчас время играет для вас большое значение. Во-первых, беременность и выкидыш в раннем возрасте могут быть опасны для вашего здоровья, поэтому вы должны находиться под наблюдением врача, во-вторых, если вы пожелаете сделать аборт, это время ограничено первыми 12 неделями беременности
Как вылечить ановуляторный цикл и забеременеть
Если у вас нет овуляции, стоит обратиться к врачу, который, узнав причину, порекомендует соответствующее лечение. Это может быть, среди прочего – лечение гормонами или контрацептивами. Терапия обычно длится до 6 месяцев, однако, она имеет много недостатков, например, влияет на состояние почек или печени. Другая форма – психологическая поддержка – если, конечно, причина кроется в стрессовом состоянии.
Стимуляция и мониторинг овуляции
Основная цель – вызвать созревание ооцитов и овуляцию у пациентов с нарушением этого процесса. Стимуляцию проводят тогда, когда нет указаний на использование методов вспомогательной репродукции (внутриутробное осеменение и экстракорпоральное оплодотворение).
Чтобы стимулировать овуляцию, чаще всего используют: Кломифен цитрат (Клостилбегит)
Это эффективное, дешевое и простое в употреблении лекарство (таблетки). Основными показаниями для лечения являются:
- бесплодие из-за отсутствия овуляции (чаще всего на фоне синдрома поликистозных яичников (СПКЯ) или других причинно-следственных факторов),
- бесплодие с неопределенной причиной (в определенных ситуациях),
- подготовка к внутриутробному осеменению (в выбранной группе женщин).
Положительный ответ яичников на таблетки происходит в 60-80% случаев. Беременность наступает более чем в 70% случаев, у многих получается забеременеть в первые три цикла лечения.
Гонадотропины
Это естественные гормоны: ФСГ (фолликулярный стимулирующий гормон) или ЛГ (лютенизирующий гормон). Такие же гормоны в естественном цикле производятся гипофизом.
Показаниями к стимуляции овуляции гонадотропинами являются:
- нарушения овуляции, вызванные гипогонадотропным гипогонадизмом,
- нарушения функции гипоталамо-гипофиза, когда использование кломифена цитрата не привело к ожидаемому результату,
- внутриматочное осеменение, оплодотворение in vitro.
Основным принципом стимуляции является его мониторинг с помощью ультразвукового исследования, а в некоторых случаях при оценке концентрации эстрадиола в сыворотке в качестве детерминанта нормальной функции везикула.
Фармакологическая индукция овуляции
Основной причиной бесплодия является овуляция у женщин с СПКЯ. Стимулирующие препараты обычно назначают в таблетках со 2 по 5 цикла. В результате их использования 60-80% женщин удается достичь овуляции, и около 20% из них забеременеть. Эти лекарства следует принимать только в течение нескольких месяцев, и лечение следует контролировать. При отсутствии ответа на стимуляцию вводят гонадотропины. Внедрение гонадотропинов требует опыта и тщательного наблюдения за созреванием фолликулов в яичнике из-за значительного риска серьезных осложнений, таких как множественная беременность и синдром гиперстимуляции яичников.
Хирургическая стимуляция овуляции
Лечение проводится только у женщин, которые прошли курс лечения (неудачный) овуляции с помощью медикаментов. В ходе лапароскопии выполняется несколько проколов в яичниках. Операция позволяет восстановить овуляторные циклы в течение некоторого времени. Процедура не выполняется многократно из-за риска осложнений. К ним относятся послеоперационные спайки и снижение овариального резерва.
Ингибирование секреции пролактина
Поликистоз яичников может быть связан с чрезмерной секрецией пролактина – гормона, вырабатываемого в гипофизе. В физиологических условиях он отвечает за производство молока в период лактации. В дополнение к этому, его чрезмерная секреция и, следовательно, слишком высокая концентрация в крови является одной из причин отсутствия овуляции. Лечение бесплодия включает введение препаратов, которые ингибируют секрецию пролактина.
Оплодотворение in vitro
Женщины, планирующие беременность, должны иметь базовые диагностические тесты до внедрения препаратов, стимулирующих овуляцию. Если у любого из партнеров существуют дополнительные факторы, ограничивающие рождаемость, следует учитывать методы вспомогательной репродукции.
Восстановление овуляции с помощью диеты
10%-ное снижение массы тела у женщин с СПКЯ, страдающих ожирением или избыточным весом, может компенсировать причины бесплодия и восстановить нормальную овуляцию даже в 50% случаев.
Соответствующая диета и повышенная физическая активность повышают чувствительность тканей организма к инсулину. Активность андрогенов в яичнике улучшается, и появляется возможность для правильного развития фолликула и овуляции. Снижение массы тела также оказывает благотворное влияние на улучшение метаболизма углеводов и липидов, секрецию инсулина, резистентность к инсулину и симптомы гиперандрогенизации.
Беременность и роды в раннем возрасте
Если будет принято решение сохранить беременность, то обратиться к гинекологу тоже необходимо как можно быстрее.
Дело в том, что подростковая беременность, если она обнаружена на поздних сроках, опасна и для будущей матери, и для ребенка. Вся беременность, длящаяся 9 месяцев, делится на 3 триместра, – по три месяца
В первые 3 месяца закладываются основы строения всего организма плода, в этот период очень важно следить за своим состоянием и здоровьем
Стресс, скрывание от родителей, желание самостоятельно избавиться от ребенка могут серьезно угрожать здоровью и даже жизни. Беременность, обнаруженная на 6-8 месяце, часто заканчивается рождением неполноценного ребенка с аномалиями развития, только потому, что девочка из-за собственного страха вовремя не обратилась за помощью.
По статистике, беременность в этом возрасте (в 13-16 лет) протекает тяжело. Организм продолжает формирование репродуктивной системы, происходят гормональные изменения, которые требуют высоких энергетических затрат.
Половая система сформирована не до конца, поэтому зачатие также становится стрессом для организма, взросление проходит медленнее – тело тратит энергию теперь не только на собственное развитие, но и на развитие плода.
Если вовремя не обратиться к гинекологу и не стать на учет, беременность может осложняться:
- тяжелым токсикозом;
- недостаточностью плаценты;
- гипоксией плода;
- задержкой развития ребенка;
- рождением плода с маленьким весом;
- малокровием;
- нарушением метаболизма.
Нагрузка на сердце, почки и позвоночник может быть несоизмерима с их возможностями
Важно понимать, что в раннем возрасте естественным путем родить также вряд ли получится. В возрасте до 16-18 лет в большинстве случаев таз и бедра еще слишком узкие, потому ребенок просто не пройдет по родовым путям
Разрешение беременности проводится кесаревым сечением.
Беременность
«Happy Birthday Sweet 16» / Торт «Pink or Blue, We Love You»
По данным Центров по контролю за заболеваниями, более четырех из пяти, или 80%, беременностей в подростковом возрасте являются незапланированными. В 2010 году из большинства беременностей девочек-подростков в Соединенных Штатах примерно 60% закончились рождением живого ребенка, 15% — выкидышем и 30% — абортом. В 2012 году было госпитализировано 104 700 беременных девочек-подростков; количество госпитализаций по поводу подростковой беременности снизилось на 47 процентов с 2000 по 2012 год.
В 2014 году у девочек в возрасте 15–19 лет родилось 249 078 детей. Это показатель рождаемости 24,2 на 1000 девочек. Однако большинство рожающих подростков старше 18 лет. В 2014 г. 73% рождений подростков приходились на детей в возрасте 18–19 лет. Гораздо реже беременность встречается среди девочек моложе 15 лет. В 2008 году на 1 000 подростков в возрасте 13–14 лет приходилось 6,6 беременности. Другими словами, в 2008 году забеременели менее 1% подростков моложе 15 лет. Беременные подростки, как правило, набирают меньше веса, чем матери старшего возраста, из-за того, что они все еще растут и борются за питательные вещества с ребенком во время беременности.
Подростковая беременность определяется как беременность у девочек в возрасте до 20 лет, независимо от семейного положения. Уровень подростковой беременности снизился на 9% с 2013 года. В период с 1991 по 2014 год уровень подростковой рождаемости снизился на 61% по всей стране.
Показатели подростковой рождаемости , в отличие от беременностей, достигли пика в 1991 году, когда на 1000 подростков приходилось 61,8 рождений, а в 17 из 19 последующих лет этот показатель снизился. Три из десяти американских девочек забеременеют до 20 лет. Это почти 750 000 беременностей в год. Почти 89% подростковых рождений происходят вне брака. Из всех девочек 16% будут матерями-подростками. Наибольший рост числа нежелательных беременностей был обнаружен среди девочек, живущих вместе, с более низким уровнем образования и низким доходом.
